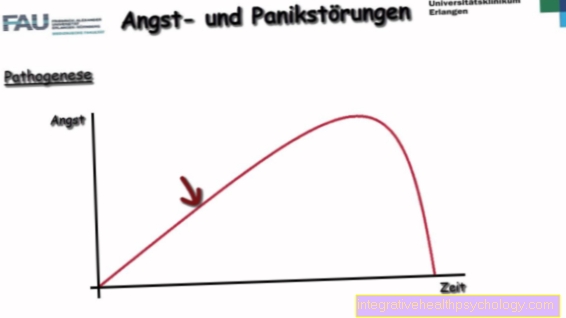
Rakovina prostaty
Čo je to rakovina prostaty?
Je to malígny rast prostaty (prostaty). Najbežnejším miestom pôvodu sú bunky sliznice (epitel), ktoré lemujú kanáliky. Celkovo je rakovina prostaty najčastejším nádorom a druhou najčastejšou príčinou úmrtí spôsobených rakovinou u mužov. Pravdepodobnosť rozvoja rakoviny prostaty sa zvyšuje s vekom. Výskyt pred dosiahnutím veku 40 rokov je zriedkavý.

Rakovina prostaty (rakovina prostaty, PCa)
Rakovina prostaty
(Zhubné nádorové ochorenie)
- Prostata - prostaty
- Peritoneálna dutina -
Cavitas peritonealis - Močovod - Močovod
- Močový mechúr - Vesica urinaria
- Mužská močová trubica -
Urethra masculina - Mužský člen - penis
- Varlata - semenník
- Rectum - konečník
- Cystická žľaza (semenný váčok) -
Glandula vesiculosa - Nodulárne nádorové tkanivo
- Zhubný nádor
- Moč (moč) - urina
- Žľazové tkanivo prostaty
Prehľad všetkých obrázkov Dr-Gumpert nájdete na: lekárske ilustrácie
Ktoré formy rozlišujete?
Je potrebné rozlišovať medzi týmito formami:
- Klinicky manifestný karcinóm prostaty: Tu je možné diagnostikovať nádor s možnosťou klinického vyšetrenia, najmä s rektálnou palpáciou.
- Náhodná rakovina prostaty: Náhodne sa vyskytuje vo vzorke tkaniva, ktorá sa odobrala počas liečby benígneho zväčšenia prostaty (benígna hyperplázia prostaty; BPH).
- Latentná rakovina prostaty: Viac ako 40% ľudí nad 50 rokov a 60% osôb starších ako 80 rokov trpí rakovinou prostaty, ale umierajú na iné stavy bez toho, aby im prostata spôsobovala akékoľvek problémy.
- Okultná rakovina prostaty: Neexistujú žiadne abnormálne nálezy. Nádor je viditeľný iba prostredníctvom svojich dcérskych nádorov (metastáz).
príznaky
Ako je uvedené vyššie, príznaky v počiatočných štádiách sú veľmi zriedkavé. Dôvod tohto spočíva v lokalizácii nádoru. Väčšina karcinómov sa vyskytuje v tzv. Periférnej zóne prostaty, ktorá je relatívne ďaleko od močovej trubice. Nezhubné zväčšenie prostaty je na druhej strane zvyčajne v bezprostrednej blízkosti močovej trubice. Príznaky, ako je retencia moču, sa preto vyskytujú v prípade benígneho zväčšenia prostaty na začiatku, pri rakovine prostaty však viac v konečnom štádiu.
Karcinóm je zvyčajne diagnostikovaný ako súčasť preventívnej lekárskej prehliadky alebo ako náhodný nález počas histologického vyšetrenia, napr. zistené v dôsledku benígneho zväčšenia prostaty.
V neskorom štádiu sa môžu objaviť tieto príznaky:
- Inkontinencia (= neschopnosť zadržať moč alebo stolicu) v dôsledku zapojenia kruhového svalu močovej trubice a zúženia konečníka
- Zadržiavanie moču v dôsledku zväčšenia objemu prostaty, ktoré zužuje močovú trubicu.
- Obličky močových ciest ako komplikácia zadržiavania moču (obličková panva sa rozširuje a nakoniec sa objaví zlyhanie obličiek)
- Erektilná dysfunkcia (= neschopnosť dosiahnuť erekciu) kvôli zapojeniu krvných ciev, ktoré sú na to potrebné
- Bolesti kostí (často podobné lumboischialgii) ako indikácia sekundárnych nádorov (metastázy), napr. v bedrovej chrbtici
- Všeobecné príznaky nádorového ochorenia: nežiaduce chudnutie, nočné potenie, horúčka
Viac informácií o príznakoch rakoviny prostaty.
Aký je typický vek na rakovinu prostaty?
Zvyšujúci sa vek je rizikovým faktorom pre rakovinu prostaty, preto pravdepodobnosť ochorenia stúpa so zvyšujúcim sa vekom. Medián veku nástupu rakoviny prostaty je 70 rokov.
U väčšiny mužov sa v priebehu života vyvinie rakovina prostaty, ale ochorenie sa často nestane symptomatické a postihnuté osoby umierajú z iných príčin. Rakovina prostaty sa potom diagnostikuje iba retrospektívne. Napríklad vo vekovej skupine nad 80 rokov je výskyt rakoviny prostaty okolo 60%.
Ročná kontrola sa však odporúča od 45 rokov a je krytá zákonným zdravotným poistením.
Aký je postup?
O priebehu rakoviny prostaty nemožno urobiť žiadne všeobecné vyhlásenie, pretože je to veľmi individuálne.
Priebeh okrem počiatočného štádia závisí predovšetkým od liečby a celkového stavu pacienta.
Medzi rakovinami, ktoré viedli k úmrtiu u mužov, bola rakovina prostaty druhá v roku 2014 s 11,4% po rakovine pľúc (24,4%), a preto by sa nemala podceňovať. Je to však relatívne pomaly rastúci nádor a vďaka preventívnym lekárskym vyšetreniam sa v počiatočných štádiách deteguje stále viac karcinómov.
Ako liečite rakovinu prostaty?
Existuje niekoľko spôsobov liečby rakoviny prostaty. K rozhodnutiu vedú tri faktory:
- Nádorové štádium
- Vek
- Všeobecná podmienka
Špecifické liečebné opatrenia pre lokálne obmedzené nádory bez metastáz sú chirurgické odstránenie prostaty (radikálna prostatovezikulektómia) a / alebo ožarovanie (rádioterapia).
Liečba hormónmi môže doplniť ožarovanie alebo sa môže použiť samostatne pre nádory, ktoré už metastázovali.
Ak sú prítomné vzdialené metastázy, môže sa začať aj hormonálna terapia alebo kombinovaná hormonálna chemoterapia.
Okrem týchto metód máte vždy možnosť zaobchádzať so sebou čakaním a uvidením. Pretože karcinóm prostaty je pomerne pomaly rastúci nádor, možno s počkaním a sledovaním pozorovať najskôr nález s nízkym rizikom („aktívny dohľad“). Nie je teda potrebná okamžitá liečba, ktorá sa vyhýba vedľajším účinkom možností liečby. Existuje však riziko, že sa terapia nezačne včas.
Ďalším konceptom je kontrolované čakanie („bdelé čakanie“). Používa sa hlavne u starších pacientov, u ktorých karcinóm nevedie k významnému zníženiu strednej dĺžky života (nádej nezávislá dĺžka života <10 rokov). Používa sa tiež v paliatívnej medicíne, keď je liečba nemožná.
Prečítajte si viac o
- Liečba rakoviny prostaty
- Liečba rakoviny prostaty
OP
Chirurgické odstránenie prostaty (radikálna prostatektómia) je, okrem ožarovania, optimálnym postupom pre nemetastatické nádory.
Okrem prostaty sa odstránia susedné semenné vezikuly a panvové lymfatické uzliny a oddeľuje sa vaz. Pacient si preto musí byť vedomý, že po tejto operácii bude sterilný.
Operačná sála navyše nesie riziká.
Predovšetkým je tu stresová inkontinencia, t.j. nedobrovoľná strata moču počas cvičenia. Príčinou sú poškodené svaly panvového dna. Stupeň závažnosti sa určuje na základe intenzity cvičenia. Prvýkrát po zákroku je inkontinencia normálna a zvyčajne priama. Ak však pretrváva, musíte liečiť lieky, chirurgický zákrok alebo konzervatívny tréning pomocou panvového dna.
Erektilná dysfunkcia (= neschopnosť dosiahnuť erekciu) sa vyskytuje v 50 - 70% prípadov. Z dôvodov, ktoré ešte nie sú úplne pochopené, môžu k tomu viesť zmeny v anatómii malej panvy spôsobené operáciou alebo ožarovaním. Predpokladá sa, že erektilná dysfunkcia je výsledkom ovplyvnenia neurovaskulárnych zväzkov, ktoré zásobujú prostatu.
ožiarenia
Ožarovanie je ekvivalentné OP ako optimálna terapia.
Pacient je obvykle ambulantne ožarovaný denne niekoľko týždňov. Procedúra trvá iba niekoľko minút a je bezbolestná. Potom môže pacient ísť domov.
Rozlišuje sa medzi perkutánnym ožarovaním (zvonka) a tzv. Brachyterapiou (zvnútra).
Vďaka najnovším technológiám sa ožarovanie vykonáva selektívne s úmyslom zničiť čo najmenej okolitého tkaniva. Tomu sa však nedá úplne vyhnúť.
Vedľajšími účinkami preto môžu byť popáleniny, sčervenanie a zápal kože. Z dlhodobého hľadiska môže inkontinencia, impotencia a hnačka vzniknúť poškodením okolitých štruktúr.
Získajte viac podrobností o výhodách a nevýhodách, ako aj o presnom postupe ožarovania pri rakovine prostaty.
chemoterapia
Chemoterapia je indikovaná predovšetkým v pokročilom štádiu ochorenia, keď sa nádor už rozšíril do ďalších orgánov. Pri miestnom chirurgickom zákroku alebo ožarovaní nie je toho veľa.
Pacient si však musí byť vedomý, že chemoterapia slúži len na predĺženie životnosti, nemôže ho vyliečiť. Okrem toho táto terapia predstavuje pre telo obrovskú záťaž, a preto nie je vhodná pre každého pacienta.
Chemoterapia sa uskutočňuje v niekoľkých cykloch. Infúzia trvá asi hodinu, po ktorej môže pacient ísť domov.
Cieľom chemoterapie je zničiť rýchlo sa deliace bunky, ktoré zahŕňajú nádorové bunky. Ďalšími rýchlo sa deliacimi bunkami sú napr. bunky výstelky zažívacieho traktu, bunky vlasových koreňov a bunky tvoriace krv v kostnej dreni. To môže viesť k zvracaniu, nevoľnosti, vypadávaniu vlasov, náchylnosti k infekcii alebo anémii. Pacient je preto starostlivo monitorovaný a liečený
Hormonálna terapia
Pri hormonálnej liečbe sa využíva rakovina prostaty závislá od testosterónu. Androgény sú mužské pohlavné hormóny, ktoré sa produkujú hlavne v semenníkoch a jedným z nich je testosterón. Okrem iného spôsobujú rast a množenie buniek rakoviny prostaty.
Hormonálna terapia sa v zásade môže používať ako liečebná (na liečenie), tak paliatívna (liečenie už nie je možné). Liečebný prístup však funguje iba v kombinácii s inými terapiami, ako je žiarenie. Hormonálna terapia sama o sebe nemôže vyliečiť, pretože nádor sa po určitom čase stáva rezistentným na lieky a napriek nízkym hladinám testosterónu stále rastie.
Existujú rôzne látky, ktoré sa injikujú do svalu alebo pod kožu ako depotná striekačka alebo sa podávajú vo forme tabliet. Napriek rôznym mechanizmom účinku majú všetky tieto látky spoločné to, že rušia androgénny účinok. Preto sa hovorí o chemickej kastrácii.
Vedľajšie účinky hormonálnej terapie možno zhrnúť pod syndróm abstinenčných príznakov.Patria sem strata libida, rozpad svalov, zväčšenie prsnej žľazy (gynekomastia), osteoporóza, erektilná dysfunkcia alebo návaly horúčavy.
Zistite viac o procese, výhodách a nevýhodách hormonálnej terapie.
imunoterapia
Imunoterapia rakoviny prostaty je predmetom súčasných štúdií. Doposiaľ je použitie imunoterapie známe predovšetkým z liečby rakoviny pľúc alebo kože.
Imunoterapie rakoviny pomáha imunitnému systému rozpoznať a zničiť rakovinové bunky. Imunitný systém je schopný nielen bojovať proti cudzím patogénom, ako sú baktérie alebo vírusy, ale tiež eliminovať vlastné degenerované bunky tela. V prípade rakovinových buniek je to však mimoriadne ťažké, pretože vyvinuli rôzne maskovacie mechanizmy, pomocou ktorých môžu oklamať imunitný systém. V tomto bode je imunoterapia dobrou podporou.
Vzhľadom na prehnanú reakciu imunitného systému sa musia očakávať vedľajšie účinky, ako je napr chronický alebo akútny zápal čreva s hnačkou, zvracaním, stratou hmotnosti alebo únavou, zápalom kože a zápalom pečene.
Aké sú šance na zotavenie?
Šanca na zotavenie sa líši v závislosti od štádia, v ktorom sa nádor nachádza. Všeobecne platí, že pokiaľ ide o rakovinu, čím skôr sa nádor objaví, tým vyššia je šanca na uzdravenie.
Ak sa nádor prerazil svojím pôvodným orgánom a metastázoval do iných orgánov, liečenie je takmer nemožné. Je však ťažké urobiť vyhlásenie o zostávajúcej životnosti. Na udržanie rakoviny pod kontrolou sa používajú rôzne terapie.
Najmä v prípade rakoviny prostaty by sa malo zdôrazniť, že ide o pomaly rastúci nádor, ktorý sa vďaka pravidelným každoročným preventívnym vyšetreniam môže často objaviť včas a potom úplne vyliečiť.
Preto je nevyhnutné zúčastniť sa preventívnej lekárskej prehliadky.
Zistite viac o šanciach na vyliečenie rakoviny prostaty.
Aká je dĺžka života pri rakovine prostaty?
Očakávaná dĺžka života samozrejme do istej miery koreluje s pravdepodobnosťou zotavenia.
Nádor, ktorý je rozpoznaný včas a ešte nie je metastázovaný, a teda pravdepodobne môže byť vyliečený, v mnohých prípadoch neznamená zníženie strednej dĺžky života.
Čím pokročilejšie je štádium nádoru, tým horšia je šanca na zotavenie a tým aj dĺžka života.
Ďalšie dôležité faktory, ktoré ovplyvňujú očakávanú dĺžku života, sú:
- Vek (s vyšším vekom je telo menej odolné)
- Celkový stav (iné choroby, nutričný stav, psychika)
- Životný štýl (nízka fyzická aktivita, jednostranná strava s nízkym obsahom rastlín, zneužívanie alkoholu atď.)
Hoci je rakovina prostaty najčastejšou rakovinou u mužov a je druhou najčastejšou príčinou úmrtia na rakovinu, je to pomerne pomaly rastúci nádor s pomerne dobrou prognózou. V niektorých prípadoch zostávajú muži nepovšimnutí a len o niekoľko rokov neskôr zomrú na iné príčiny.
Pohľad na údaje z roku 2014 z Centra pre údaje o rakovine v inštitúte Robert Koch potvrdzuje relatívne dobrú prognózu rakoviny prostaty. Existuje relatívna 5-ročná miera prežitia 91% a relatívna 10-ročná miera prežitia 90% všetkých pacientov s rakovinou prostaty. Na porovnanie, iba polovica všetkých pacientov s rakovinou úst a krku prežije 5 rokov a len o niečo viac ako tretina prežije 10 rokov.
Získajte viac informácií o očakávanej dĺžke života rakoviny prostaty.
Ako vyzerá terminálna rakovina prostaty?
Kým rakovina prostaty často nespôsobuje žiadne príznaky v skorých štádiách, konečné štádium sa môže prejaviť výraznými príznakmi. To je na jednej strane spôsobené veľkosťou nádoru a metastázami v iných orgánoch.
Nádor často spôsobuje problémy s močením, pretože tlačí na močovú trubicu. To vedie k oslabenému alebo prerušenému prúdu moču, zníženému množstvu moču, ťažkému močeniu a zvýšenej potrebe močiť, najmä v noci. Močenie môže byť tiež bolestivé.
Erektilná dysfunkcia môže byť tiež indikáciou pokročilého nádoru. Medzi ne patrí erektilná dysfunkcia, erektilná bolesť a znížená ejakulácia.
V konečnom dôsledku sú príznaky bolesti obzvlášť výrazné. Najmä metastázy, ktoré sa rozšírili do kostí, spôsobujú silné bolesti chrbta, poruchy pohybu atď.
Bez ohľadu na rakovinu je telo v konečnom štádiu oslabené. Pacient pociťuje chudnutie, horúčku a nočné potenie. Najdôležitejšou úlohou zdravotníckeho odborníka je čo najpohodlnejšie zostať čas pre pacienta. Správna liečba bolesti je prvoradá. Okrem liekov, fyzioterapie a ergoterapie môžu pomôcť aj metódy akupunktúry alebo stimulácie nervov.
Prečítajte si viac o tom, ako sa prejavuje rakovina prostaty v konečnom štádiu.
Aké sú príčiny rakoviny prostaty?
Presný pôvod je stále nejasný.
Zdá sa však, že rakovina prostaty potrebuje stimuláciu mužskými pohlavnými hormónmi (androgény). Je to vidieť na skutočnosti, že supresia týchto hormónov vedie k zmenšeniu prostaty a približne v 80% prípadov k zníženiu veľkosti nádoru.
Okrem toho existuje podozrenie, že genetické príčiny a vplyvy prostredia, ako je strava, cvičenie atď., Prispievajú k rozvoju rakoviny prostaty.
Je rakovina prostaty dedičná?
Rakovina prostaty nie je dedičným ochorením v klasickom slova zmysle, ale najnovšie zistenia ukazujú, že muži, u ktorých sa vyvinula rakovina prostaty u blízkych príbuzných, majú zvýšené riziko vzniku samotnej choroby.
Ak je otec postihnutý rakovinou prostaty, riziko sa zdvojnásobí, pre brata s rakovinou prostaty je až trikrát vyššie ako u mužov bez dedičnej predispozície.
Každý ...
- viac členov rodiny je chorých,
- a mladší boli v diagnóze
- rast nádoru bol agresívnejší,
čím vyššie je riziko rozvoja rakoviny prostaty u príbuzných mužov.
Muži, ktorí majú rakovinu prostaty u svojich blízkych príbuzných, by sa preto mali podrobiť skríningovému vyšetreniu od 40 rokov.
Včasná detekcia rakoviny prostaty
Nanešťastie rakovina prostaty zriedkavo spôsobuje symptómy v skorých štádiách, pretože sa vyskytuje na vonkajšej strane žľazy (t. J. Ďaleko od močovej trubice) a problémy s močením nastávajú iba vtedy, keď je nádor už veľmi veľký. Keďže rakovina prostaty sa dá úplne vyliečiť iba v počiatočnom štádiu, je účasť na včasných detekčných opatreniach („skríning“) mimoriadne dôležitá. Patria sem nasledujúce postupy:
- Digitálne vyšetrenie konečníka: Lekár pociťuje prstom nad konečníkom typické abnormality prostaty. Zvyčajne je konzistencia palca rovnaká (elastická). Drsný, tvrdý uzol by bol podozrivý.
- Transrektálna sonografia: Je to ultrazvukové vyšetrenie prostaty, aby sa vyhodnotilo tkanivo prostaty. Ultrazvuková sonda sa vloží do čreva cez konečník. Tesná blízkosť k prostate vedie k lepšej kvalite obrazu ako pri vyšetrení brušnej kože.
-
Stanovenie prostatického špecifického antigénu (PSA) v krvi. PSA je proteín, ktorý sa dá zistiť v krvi a je produkovaný žľazovými bunkami prostaty. Zvýšenie môže naznačovať rakovinu prostaty. Existujú však aj ďalšie príčiny zvýšenia hladín PSA.
Ročná prehliadka sa odporúča pre mužov nad 45 rokov a náklady hradí zdravotná poisťovňa. V tomto prípade však lekár najprv vedie rozhovor s pacientom a potom vykoná digitálne rektálne vyšetrenie.
Ak pacient urobí podozrivé pozorovania alebo ak lekár pociťuje zmeny v prostate, vykoná sa rozšírená diagnóza, ktorej náklady v tomto prípade znáša aj zdravotné poistenie.
Ak je podozrenie v tomto kroku potvrdené, na ďalšie objasnenie by sa mala odobrať vzorka tkaniva. Ak je rakovina prostaty diagnostikovaná včas, existuje veľká šanca na vyliečenie.
Získajte podrobnejšie informácie o Skríning rakoviny prostaty a vyšetrenie prostaty.
Čo je Gleasonovo skóre?
Na určenie prognózy rakoviny prostaty sa používa Gleasonov skóre spolu s hodnotou PSA a klasifikáciou TNM. Na tento účel sa mikroskopicky vyšetrí biopsia (odstránenie tkaniva) a stanovia sa štádiá bunkovej zmeny.
Na stanovenie Gleasonovho skóre sa pridajú najhoršie a najčastejšie hodnoty vyskytujúce sa vo vzorke tkaniva. Najnižší stupeň degenerácie je 1 a najvyšší 5, takže v najhoršom prípade sa môže vyskytnúť Gleasonovo skóre 10.
Gleasonovo skóre> 8 je znakom rýchlo a agresívne rastúceho karcinómu. Na druhej strane nízka hodnota v Gleasonovom skóre naznačuje priaznivejšiu prognózu.
Gleasonov skóre sa môže tiež použiť na vyjadrenie rizika vzniku recidívy (recidívy nádoru):
- nízke riziko s Gleason skóre až 6
- Stredné riziko s Gleasonovým skóre 7
- vysoké riziko s Gleasonovým skóre od 8
V prípade paliatívnej liečby rakoviny prostaty (pozorné čakanie) vedie Gleasonovo skóre až 6 k úmrtnosti menej ako 25%, Gleasonovmu skóre 7 s 50% a Gleasonovmu skóre nad 8 s úmrtnosťou nad Očakáva sa 75%.
Aká je hodnota PSA?
Hodnota PSA (= antigén špecifický pre prostatu) je rakovina nešpecifická hodnota pre prostatu, ktorá sa meria v krvi. Je to proteín, ktorý je produkovaný prostatou a môže poskytovať informácie o bunkových zmenách v prostate.
Hodnota PSA sa okrem iného používa ako nádorový marker. V rámci každoročnej kontroly rakoviny prostaty sa hodnota PSA stanoví v prípade abnormálnej anamnézy alebo palpačného vyšetrenia. Výsledky by sa však mali hodnotiť opatrne, pretože zvýšená hodnota PSA (=> 4 ng / ml) nemusí nevyhnutne znamenať nádor. Naopak, u pacientov s rakovinou prostaty môže byť hodnota PSA v normálnom rozmedzí.
Hodnota PSA sa môže tiež ľahko manipulovať, napríklad prostredníctvom mechanického namáhania alebo namáhania orgánu až 48 hodín pred odberom krvi. Patria sem napríklad palpačné vyšetrenie u urológa, tvrdá stolica a zápcha, jazda na bicykli, pohlavný styk a najmä ejakulácia. Hodnota môže byť tiež zvýšená inými vplyvmi, ktoré priamo neovplyvňujú prostatu, napr. pred odobratím vzorky krvi do sauny alebo horúcim kúpeľom.
Hodnota PSA môže indikovať ochorenie, ale určite by sa mala doplniť o ďalšiu diagnostiku!
Prečítajte si viac na tému: Hladina PSA pri rakovine prostaty
Zistite viac o ďalších príčinách zvýšenej hladiny PSA a o tom, ako ju môžete znížiť.
Diagnóza rakoviny prostaty
Najdôležitejšie pre diagnostiku rakoviny prostaty sú palpačné vyšetrenia a stanovenie PSA v krvi, ktoré by sa mali vykonávať pravidelne ako preventívne vyšetrenia od 45 rokov.
Ak vyššie uvedené vyšetrenia vedú k podozreniu, tkanivo by sa malo odstrániť vo forme tzv. Punkovej biopsie. Odoberá sa šesť až dvanásť vzoriek z rôznych oblastí prostaty. Procedúra sa uskutočňuje cez konečník a je bezbolestná kvôli rýchlosti procedúry. Je možné sekundárne krvácanie, takže lieky na riedenie krvi (napr. Aspirín) by sa mali prerušiť vopred po konzultácii s ošetrujúcim lekárom.
Na presný odhad veľkosti možného existujúceho nádoru sú potrebné nasledujúce vyšetrenia:
- digitálne - rektálne vyšetrenie (palpácia)
- transrektálny ultrazvuk
- PSA - koncentrácia v krvi
Pre ďalšie plánovanie liečby môže byť potrebná CT (počítačová tomografia) alebo MRI prostaty (magnetická rezonančná tomografia).
V posledných rokoch sa MRI prostaty čoraz viac sústreďuje, pretože špeciálne vyškolení rádiológovia môžu teraz robiť dobré vyhlásenia o umiestnení a šírení nádoru. Vzorky sa teraz môžu odoberať aj pod MRI prostaty.
Prečítajte si viac o MRI prostaty.
Na objavenie sekundárnych nádorov (metastáz) je nutná scintigrafia skeletu, pretože tam sa zvyčajne nachádzajú prvé vzdialené metastázy (najmä v panvových kostiach a bedrovej chrbtici).
Naučiť sa viac o Metastázy pri rakovine prostaty.
Ak je hodnota PSA nižšia ako 10 ng / ml, metastázy sú veľmi nepravdepodobné, a preto by sa nemala vykonávať skeletálna scintigrafia.
Pri následnom mikroskopickom vyšetrení odstráneného tkaniva môže patológ určiť stupeň malignity (stupeň malignity) pomocou existujúcich tabuliek (Gleasonovo skóre, klasifikácia podľa Dhom).
Tu je hlavný článok Biopsia prostaty.
Klasifikácia TNM
Klasifikácia TNM opisuje rakovinu prostaty v zmysle samotného lokálneho nádoru (primárny nádor), skrátene (T), ako aj prítomnosti metastáz do lymfatických uzlín (N) alebo vzdialených metastáz (M). Stanovené štádia ochorenia majú priamy vplyv na plánovanie liečby a prognózu pre pacienta (miera hojenia / prežitia)
- T1: náhodný karcinóm (hmatateľný alebo neviditeľný), d. H. objavené náhodne počas biopsie
- T1a - <5% tkaniva odstráneného ako súčasť zoškrabania prostaty pri BPH (benígne zväčšenie prostaty)
- T1b -> 5% odstráneného tkaniva ako súčasť zoškrabania prostaty v BPH (benígne zväčšenie prostaty)
- T1c - väčší nádor zistený kmeňovou biopsiou (napr. So zvýšenou PSA)
- T2: nádor obmedzený na prostatu
- T2a - zapojená menej ako polovica laloku
- T2b - postihnutá viac ako polovica laloku
- T2c- Zahrnuté sú obe laloky prostaty
- T3: nádor presahuje prostatu
- Kapsuľa prostaty T3a je prekročená
- T3b - tumor ovplyvňuje semenné vezikuly
- T4: nádor ovplyvňuje susedné orgány (krk močového mechúra, sval zvierača, konečník atď.)
- N + / N-: Zapojenie lymfatických uzlín do panvy áno / nie
- M0 / 1: vzdialené metastázy nie / áno
Čítať, ktorý Vytvára rakovinu prostaty dáva.