Pľúcna embólia
Synonymá v širšom zmysle
Pľúcny infarkt, pľúcna embólia, pľúcna embólia; Embólia pľúcnej artérie, pľúca
Angličtina: pľúcna embólia
Definícia pľúcnej embólie
Pľúcna embólia je výsledkom krvnej zrazeniny, ktorá sa vymýva (trombóza), ktorá upcháva pľúcnu artériu. Tým sa zvýši podiel pľúca Krv za embóliu (upchávka) už nie je dodávaná.
Výsledkom je, že zostávajúce krvné cievy (tepny) musia kompenzovať prietok krvi v zablokovanej cievach. V dôsledku toho krvný tlak stúpa v krvi Pľúcny obeh, Je Krvný tlak Ak sa zvýši hladina pľúc v obehu po dlhú dobu, existuje riziko srdcového preťaženia so život ohrozujúcimi srdcovými arytmiami.

Frekvencia (epidemiológia)
Výskyt v populácii
V súlade s výskytom pľúcnej embólie u žien sú pľúcnou embóliou ovplyvnené aj ženy.
V Nemecku cca. 20 000 - 40 000 fatálnych pľúcnych embólií registrovaná.
V približne 50% všetkých prípadov, ak je prítomná trombóza, sa môže lekársky dokázať pľúcna embólia. Pacient si však všimne iba zlomok všetkých embólií.
Príčiny pľúcnej embólie
Pľúcna embólia je spôsobená trombom (Zrazenina vyrobená z krvných zložiek), ktorá sa zvyčajne vyplavuje do pľúcnych ciev z veľkého obehu tela a premiestňuje sa. Riziko vzniku trombu nie je rovnaké pre všetkých ľudí - rovnako ako pri mnohých iných chorobách existujú osobitné rizikové faktory a ochranné faktory, ktoré uprednostňujú alebo bránia rozvoju trombov.
Väčšina trombov, ktoré spôsobujú pľúcnu embóliu, pochádza z hlbokých žíl nôh. Trombi sa tu okrem iného tvorí. počas dlhých fáz nepohybovania (prosím odkáž: Trombóza v dolných končatinách).
Skutočnosť, že sa niekto dlhý čas nepohybuje, môže nastať v prípade nehody, pri ktorej dochádza k zlomeninám a zraneniam na nohách a na nohách, čo znamená, že pacient musí dlhodobo ležať v posteli.
Prečítajte si viac na tému: Horí v nohách
Ďalším rizikovým faktorom sú protézy na kolenách, bedrách a iných kĺboch, pretože sa tu nedá vyhnúť ani poškodeniu krvných ciev. Tromby sa môžu pri poškodení ľahšie tvoriť. Okrem toho pacienti často nie sú schopní po protézach úplne pohybovať, a preto je jedným z cieľov chirurgického zákroku čo najrýchlejšie priviesť pacienta na nohy, aby sa minimalizovala doba ležania, a tým aj riziko vzniku trombu.
Okrem operácií na kĺboch sa riziko zvyčajne zvyšuje aj po operáciách akéhokoľvek druhu.
Ďalšou skupinou rizikových faktorov sú genetické patológie (neprirodzené vyjadrenie génov), napr. mutácia faktora V. Leidena.
Počas tehotenstva je zvýšené riziko pľúcnej embólie. Mladé dievčatá a ženy, ktoré používajú pilulku, majú tiež vyššie riziko vzniku trombózy, a tým aj pľúcnej embólie. Prečítajte si viac o téme na: Riziko trombózy tablety
Ak existujú ďalšie poruchy v hormonálnej alebo metabolickej rovnováhe, treba poznamenať, že tu je podporovaná aj tvorba trombu.
Fajčenie a obezita sa nesmú opovrhovať ako rizikové faktory pľúcnej embólie.
Ďalším veľmi dôležitým rizikovým faktorom je imobilizácia nôh počas dlhých ciest. Problém je v tom, že krv už cirkuluje správne, a preto v nohách stagnuje (hromadenie). Ak viete, že plánujete dlhú cestu (napr. Letecká doprava), je zvlášť vhodné, aby pacienti s inými rizikovými faktormi (ako sú opísané vyššie) mali jednorazovú injekciu heparínu u rodinného lekára. Znižuje sa tým zrážanie krvi v nasledujúcich dňoch a tým sa zvyšuje riziko vzniku trombu.
Ak existujú známe prípady trombózy a pľúcnej embólie v rodine, lekár by mal prediskutovať, do akej miery má pacient nejaké rizikové faktory a či je potrebné prijať profylaktické opatrenia.
Prečítajte si viac o tejto téme:
- Príčiny pľúcnej embólie
Emergence
Vo väčšine prípadov je východiskovým bodom pľúcnej embólie trombóza trombózy dolných žíl dolných končatín (Trombóza žíl dolných končatín, približne 60%) alebo Trombóza panvovej žily (asi 30%). V počiatočnej fáze vývoja trombózy je trombus nestabilný a môže sa odtrhnúť od steny žily. Tento roztrhaný kúsok, ktorý sa lekársky nazýva embólia, sa teraz cez krvný obeh pláva späť do srdca a odtiaľ sa čerpá do pľúc. Tam sa cievy opäť zužujú a embólia upchávajú cievy a pľúcny krvný obeh za ňou.
Pľúcna embólia z lietania
Podľa dnešného pohľadu to lietanie zvyšuje nebezpečenstvo na trombózu žíl dolných končatín a pľúcnu embóliu. Dôvodom je na jednej strane dlhšie sedenie, na druhej strane nižší tlak vzduchu mierne zvyšuje zrážanie krvi. Čím dlhší je let, tým vyššie je riziko trombózy. Najmä ľudia s niekoľkými predchádzajúcimi chorobami as tým spojeným zvýšeným rizikom trombózy by mali zaistiť, aby počas letu vstávali pravidelne a pomocou rôznych cvikov aktivovali svaly nôh. tiež Kompresné pančuchy a kompresné obväzy výrazne znižujú riziko trombózy žíl dolných končatín a pľúcnej embólie počas letov.
Pľúcna embólia po operácii
Chirurgia zvyšuje riziko hlbokej žilovej trombózy a pľúcnej embólie. Riziko toho závisí najmä od dĺžky operácie a následnej obmedzenej mobility. Zníženie rizika, zvyčajne pred a po operácii heparín podávané vo forme infúzií alebo brušných injekcií.
Pľúcna embólia je zriedkavá po krátkych operáciách bez následného obmedzenia pohybu.
Po veľkých operáciách a zákaze vstávania po operácii sú trombózy žíl dolných končatín a pľúcna embólia relatívne časté napriek podávaniu heparínu. Závažná pľúcna embólia sa však spravidla diagnostikuje a lieči včas prostredníctvom pobytu na klinike a dobrým monitorovaním, takže následné poškodenie je zriedkavé.
Pľúcna embólia po chemoterapii
Chemoterapia môže zvýšiť riziko pľúcnej embólie a trombózy žíl dolných končatín, pretože krv je viac náchylná na trombózu. To však veľmi záleží na použitom lieku. Napríklad zvýšenie lenalidomid- alebo talidomid- existuje riziko chemoterapie, ktorá je z väčšej časti jasná, a preto by sa z liečby nemalo vždy vyhnúť s heparínom byť sprevádzaný.
Iné látky však majú malý alebo žiadny vplyv na riziko trombózy. Malo by sa pamätať na to, že základná rakovina obvykle tiež zvyšuje riziko pľúcnej embólie, a preto chemoterapeutické činidlo nemusí byť príčinou pľúcnej embólie.
Pľúcna embólia z tablety
Každý, kto pilulku používa na antikoncepciu, by mal vedieť, že väčšina tabliet zvyšuje riziko trombózy, a tým aj riziko pľúcnej embólie.
Účinné látky používané v tabletkách sú estrogény a gestagény. Kombinované prípravky sa najčastejšie predpisujú v Nemecku. Riziko trombózy sa mení z liečiva na liečivo v závislosti od toho, ktorá dávka príslušnej aktívnej zložky sa používa a ktorý progestín v tabletke obsahuje. Kombinované prípravky s vysokou dávkou estrogénu a gestagénov 3. alebo 4. generácie zvyšujú riziko až päťnásobne, zatiaľ čo čisté progestínové prípravky sotva ovplyvňujú riziko trombózy.
V kombinácii s inými rizikovými faktormi, ako je fajčenie, sa riziko trombózy môže výrazne zvýšiť.
Pľúcna embólia z fajčenia
Fajčenie nielen zvyšuje riziko rôznych pľúcnych chorôb, ale tiež to zvyšuje Riziko trombózy jasný. To tiež významne zvyšuje pravdepodobnosť pľúcnej embólie u fajčiarov. Dôvodom je to, že fajčenie mení zloženie krvi a jej tokové vlastnosti a spôsobuje poškodenie ciev.
Najmä súčasné užívanie tabliet významne zvyšuje riziko pľúcnej embólie a trombózy žíl dolných končatín, a preto je potrebné vyhnúť sa jednej z týchto dvoch.
Ak prestanete fajčiť, riziko trombózy sa znova normalizuje po týždňoch až mesiacoch.
Rizikové faktory
Ako príčina pľúcnej embólie vo väčšine prípadov a Trombóza v nohe (zriedka vzduch, tuk alebo cudzie telesá), rizikové faktory pľúcnej embólie a trombózy platia rovnako:
- Operácie (najmä umelý bedrový kĺb a umelý kolenný kĺb)
- Obezita
- dym
- Pohlavie (ženy> muži)
- Sedavý životný štýl (lety na veľké vzdialenosti = syndróm ekonomickej triedy)
- pôrod
- Kŕčové žily (Varicosis)
- Poruchy krvi (leukémie)
- Srdcové choroby (najmä Fibrilácia predsiení)
- Lieky (najmä orálna antikoncepcia ("pilulka”))
- Nádorové ochorenia (napr. Rakovina prostaty alebo Rakovina pankreasu)
- Dedičné choroby
- Odpor APC („Mutácia faktoru V Leiden“) je najbežnejšie dedičné ochorenie, ktoré je spojené s rizikom trombózy. Riziko trombózy je 7 až 100-krát vyššie (v závislosti od dedičnosti).
- Deficit antitrombínu III (AT III) postihuje väčšinou mladších pacientov
- Proteín C a proteín S - nedostatok *
Ak sa tieto antikoagulačné faktory znížia kvôli vrodenému nedostatku, môže sa v dospievaní vyskytnúť trombóza. - hyperhomocysteinémia je dedičná porucha degradácie homocysteínu so značne zvýšenými hladinami homocysteínu v krvi. Dôsledky zahŕňajú zvýšené riziko trombózy.
Všetky uvedené dedičné choroby môžu byť diagnostikované krvnými testami.
- Choroby pečeň s narušenou tvorbou koagulačných faktorov (napr. Cirhóza pečene)
Priebeh pľúcnej embólie
Pľúcna embólia má obvykle pôvod v trombe (krvnej zrazenine), ktorý sa nachádza v hlbokej žile na nohe. Pred tým, ako sa tento trombus úplne rozpustí a spustí akútne život ohrozujúcu pľúcnu embóliu, sa menšie krvné zrazeniny zvyčajne odtrhnú od trombusu. Spôsobujú drobné embólie v pľúcach, ktoré sa preto veľmi zriedka objavujú.
Symptómy, ako je znížená odolnosť, dýchavičnosť, kašeľ a závraty, sa môžu vyskytnúť aj pri malých embóliach, a preto by sa mali brať vážne. Ak sa trombus úplne uvoľní, zvyčajne uzavrie veľkú pľúcnu cievu. To vedie k náhlej bolesti na hrudníku a dýchavičnosti. Okrem toho môže postihnutá osoba utrpieť šok, ktorý sa prejavuje značne zvýšeným pulzom. V takom prípade je potrebná okamžitá lekárska starostlivosť. Aj pri rýchlom začatí liečby je možné, že pľúcna embólia poškodí aj srdce.
Kvôli zablokovaniu pľúcnych ciev musí srdce pumpovať proti extrémne vysokému tlaku. Avšak kvôli často prítomnému nedostatku kyslíka to nie je schopný urobiť a môže dekompenzovať (nemôže robiť potrebné ďalšie práce). Táto dekompenzácia, ktorá sa zvyčajne uskutočňuje v pravej polovici srdca, môže spôsobiť trvalú srdcovú nedostatočnosť (zlyhanie srdca), ktorá je spojená s výrazne zvýšenou úmrtnosťou (úmrtnosť).
Príznaky / sťažnosti
Neexistujú žiadne príznaky, ktoré jednoznačne alebo jednoznačne naznačujú pľúcnu embóliu.
Príznaky môžu byť:
- Závodné srdce
- Dýchavičnosť
- Bolesť na hrudníku, najmä pri vdychovaní
- náhle potenie
- kašlať
- horúčka
- Úzkosť (viac pod: Tlak v hrudníku - to sú príčiny)
- náhla strata vedomia
Mnoho pľúcnych embólií, najmä tých menších, nemá žiadne príznaky a je možné ich zistiť iba špeciálnymi vyšetreniami.
Prečítajte si viac o príznakoch pľúcnej embólie
Prvé príznaky pľúcnej embólie
Ako sa prejavuje pľúcna embólia, závisí od rôznych faktorov. Patria sem veľkosť zrazeniny a postihnutých pľúc, zostávajúci prísun krvi do postihnutých pľúc, vek a predchádzajúce choroby postihnutých. Malá pľúcna embólia môže zostať úplne bez povšimnutia, najmä u inak zdravých ľudí. Typické príznaky veľkej pľúcnej embólie sú jeden náhla dýchavičnosť a súvisiace zvýšenie dychu a srdcovej frekvencie.
Tieto príznaky sa zvyčajne objavujú od jednej chvíle do druhej. Často sa s tým dá ísť veľký strach ktoré sa môžu vyvinúť v strach zo smrti. Dychovo závislý, vyvíjajúci sa pomerne rýchlo bolesť V postihnutom pľúcnom segmente alebo pod bránicou je opísaných asi 2/3 pacientov s väčšími embóliami.
Ďalším bežným znakom pľúcnej embólie je kašlať, V dôsledku smrti pľúcneho tkaniva môže kašeľ obsahovať aj krv.
Ak je výkonnosť srdca natoľko narušená embóliou, že cez krvný obeh tela sa čerpá málo krvi, vykopnite Obehové problémy so potami, chvením a možnou stratou vedomia.
V dôsledku kombinácie nedostatku kyslíka a srdcového preťaženia sú veľké pľúcne embólie život ohrozujúce a ak sa nezačne žiadna terapia, môžu rýchlo viesť k smrti. Väčšina závažných a smrteľných pľúcnych embólií je prerušovaná. V priebehu malých pľúcnych embólií sa opakovane vyskytujú závraty, mdloby a búšenie srdca celé hodiny alebo dni. Ak sú príznaky správne interpretované, zvyčajne sa dá zabrániť veľkej pľúcnej embólii.
Aké môžu byť typické znaky pľúcnej embólie?
Pľúcnu embóliu je často ťažké rozpoznať, pretože jej príznaky sú mimoriadne nešpecifické a zriedkavo sa vyskytujú spoločne. Hlavnými príznakmi sú dýchavičnosť a bolesť na hrudníku. Zvyčajne sa vyskytujú náhle, keď sa embólia uloží do pľúcnej cievy. Okrem dýchavičnosti sa môže vyskytnúť aj tzv. Cyanóza. To je vyjadrené modrou slizníc (najmä pier) a možno aj prstami a dochádza k nemu kvôli nedostatku kyslíka.
Nedostatok kyslíka spôsobený embóliou môže tiež poškodiť srdce. Pľúcna embólia môže tiež zvýšiť krvný tlak v pľúcnych cievach. Na druhej strane, srdce musí pumpovať intenzívnejšie, preto tiež používa viac kyslíka. Táto kombinácia môže viesť k zlyhaniu srdca, zvýšenému srdcovému rytmu a poklesu krvného tlaku. Kombinácia poklesu krvného tlaku a zvýšenia srdcovej frekvencie naznačuje stav šoku a môže tiež spôsobiť závraty a potenie. Obzvlášť nešpecifickými príznakmi môžu byť tiež suchý kašeľ alebo dokonca vykašliavanie krvi.
Pľúcna embólia a bolesť
Pľúcna embólia môže, ale je, bolesť nie príliš charakteristické a zvyčajne to nie je hlavný príznak. Jeho presná príčina zatiaľ nie je úplne objasnená.
Zvyčajne sa vyskytuje na začiatku Bolesť za hrudnou kosťou to sa dá zameniť za infarkt. V priebehu dní má podráždenie pľúcnych membrán zvyčajne za následok iný typ bolesti, ktorej intenzita závisí od dýchania.
Ak sa vyskytne zápal pľúc, bolesť sa môže zhoršiť. Ak bolesť pretrváva, je dôležité zvážiť a objasniť aj iné príčiny.
Môže byť bolesť chrbta príznakom pľúcnej embólie?
Bolesť chrbta sú jedným z možných príznakov pľúcnej embólie. Väčšinou sa vyskytujú v oblasti stredná až horná časť chrbta kde pľúcna embólia dráždi pľúcne membrány a môže viesť k bolesti.
Bolesť chrbta sa zvyčajne neobjaví samostatne, ale je sprevádzaná ďalšími príznakmi, ako je napr dýchavičnosť alebo jeden pľúcna infekcia sprevádzané. Vyskytujú sa pomerne rýchlo a menia svoj charakter v priebehu niekoľkých nasledujúcich dní, takže bolesť sa počas jej vývoja zvyčajne cíti inak. Pri inhalácii a / alebo výdychu sa často stávajú silnejšími a po podaní liekov proti bolesti by sa mali výrazne zlepšiť.
Kašeľ ako príznak pľúcnej embólie
Kašeľ je bežný, aj keď veľmi nešpecifický, príznak pľúcnej embólie. Obzvlášť menšie, inak nenápadné embólie sa prejavujú suchým kašľom. Pri väčších embóliach sa môže vyskytnúť aj krvavý kašeľ. Na jednej strane vzniká kašeľ, pretože uviaznutá krvná zrazenina priamo dráždi pľúca. Okrem toho je v oblasti za blokovanou cievou znížený prietok krvi. To môže spôsobiť zápal v oblasti, ktorý tiež spôsobuje kašeľ. V najhoršom prípade môže dokonca spôsobiť zápal pľúc.
Horúčka ako príznak pľúcnej embólie
Horúčka je známa komplikácia pľúcnej embólie. Zvyčajne sa nevyskytuje okamžite v rovnakom čase ako embólia. Namiesto toho sa cíti o niečo neskôr. Spúšťačom je vo väčšine prípadov tzv. Infarktová pneumónia, t. J. Pneumónia, ktorá sa vyskytuje po pľúcnom infarkte. Infarkt popisuje situáciu, keď tkanivo nie je zásobené dostatočným množstvom krvi a v dôsledku toho trpí nedostatkom kyslíka a živín. Toto je vyvolané krvnou zrazeninou v pľúcach. Nedodaná oblasť sa nazýva aj infarktová oblasť. V dôsledku nedostatočného zásobovania sa tu môže usadiť zápal, čo vedie k príznakom, ako je horúčka.
Nočné potenie ako príznak pľúcnej embólie
Nočné potenie je mimoriadne nešpecifickým príznakom, ale vo väčšine prípadov by sa to malo brať veľmi vážne. Skutočné nočné potenie je, keď sa niekto v noci potí tak zle, že sa musia zmeniť jeho pyžamy a posteľná bielizeň. V prípade pľúcnej embólie existujú dva možné spúšťače nočného potu: Na jednej strane môže embólia následne vyvolať zápal pľúc, ktorý je sprevádzaný horúčkou a zimnicou. Najmä starší ľudia často nemajú horúčku, namiesto toho trpia nočnými potami. Srdcové zlyhanie spôsobené pľúcnou embóliou môže tiež spôsobiť nočné potenie.
Existujú nejaké nepovšimnuté pľúcne embólie?
Najmä zrazeniny, ktoré uzatvárajú iba malé cievy a ktoré potom telo rýchlo rozpadá úplne bez povšimnutia zostať alebo spôsobiť iba mierne nepohodlie. Dotknuté osoby ich často pripisujú iným príčinám.
Celkovo je pľúcna embólia bez povšimnutia alebo len menšia nie príliš nebezpečné - Chúlostivou vecou je však to, že vás často sprevádzajú ďalšie pľúcne embólie, ktoré sú väčšie a môžu ohrozovať život. Preto by sa malo podozrenie na pľúcnu embóliu vždy sa poraďte s lekárom stať sa. Predpokladá sa, že približne polovica všetkých pľúcnych embólií zostane bez povšimnutia.
Diagnostika pľúcnej embólie

- EKG
- Dopplerova sonografia srdca
- Meranie tlaku v pľúcnom obehu
- Perfúzna scintigrafia pľúc pomocou agregátov albumínu obsahujúcich technécium
- Pľúcna angiografia (vizualizácia pľúcnych ciev)
- Špirálové CT
- Digitálna subtarktová angiografia (DSA)
Ako spoznať pľúcnu embóliu?
Pľúcna embólia sa prejavuje odlišne od prípadu k prípadu a tiež závisí od veľkosti blokovaných ciev.
Pacienti, ktorí sa prezentujú, majú mierne až ťažké dýchacie ťažkosti až po dýchavičnosť.
Medzi ďalšie príznaky pľúcnej embólie môže patriť nový kašeľ, Bolesť v hrudi, závrat, Úzkosť s potením, ako napríklad Obehové zlyhanie byť.
Nepravidelný tlkot srdca (Srdcová arytmia) môže tiež naznačovať pľúcnu embóliu. Ak je noha nová alebo nedávno opuchnutá, sčervenaná, bolestivá a prehriata, môže to byť Trombóza žíl dolných končatín ktoré môžu v spojení s inými opísanými príznakmi naznačovať pľúcnu embóliu.
Po prijatí jednoduchý dotazník den Skóre jamiekkladením štandardizovaných otázok o tom, aké veľké je riziko pľúcnej embólie.
Vzorka krvi môže ďalej zvyšovať Diméry D (Štiepne produkty z koagulácie) možno podozrenie posilniť. Autor: a CT vyšetrenie alebo zastúpenie Pľúcne cievy s magnetickou rezonanciou (MR angiografia), ako aj scintigrafiu, je často možné zistiť embóliu. Scintigrafia pľúcnej perfúzie zahŕňa vstrekovanie rádioaktívnych častíc do žily; Ak je časť pľúc zablokovaná embóliou, táto časť pľúc sa prezentuje bez rádioaktívnych častíc, pretože sa tam nemôžu dostať cez uzavretú nádobu. Ďalšími diagnostickými nástrojmi sú srdcový ultrazvuk (echokardiografia), EKG a X-ray hrudníka.
Zmeny EKG v pľúcnej embólii
Ak existuje pľúcna embólia, potom medzi štvrtinou a polovicou pacientov vykazujú zmeny EKG. Číslo ukazuje, že EKG ako diagnostický nástroj nie je príliš významný a má nízku citlivosť.
Inými slovami to znamená, že ak je EKG normálny, veľký počet pacientov má stále pľúcnu embóliu. Starší lekár EKG, ktorý bol vyrobený pred podozrením alebo príznakmi pľúcnej embólie, môže byť pre ošetrujúceho lekára nápomocný. V porovnaní s „čerstvým“ EKG je možné zreteľnejšie vidieť a popísať jednotlivé zmeny pacienta.
Základom pre zmenu EKG v prípade pľúcnej embólie je to, že na pravom srdci je objemová a tlaková záťaž. V dôsledku embólie pľúcnych ciev sa odpor v pľúcach zvyšuje a pravé srdce musí vyvíjať väčšiu silu, aby pumpovalo krv do a cez pľúca.
Kvôli väčšiemu tlaku na pravé srdce vykazuje EKG správny typ.
Ďalšími zmenami v EKG môže byť vytvorenie konfigurácie S1Q3 (S vlna vo vedení I a Q vlna vo vedení III), T záporné pre elektródy V1-3 a neúplné na dokončenie pravostranného zviazaného bloku vetiev.
Tieto zmeny sú čiastočne inak výrazné a viditeľné. Z tohto dôvodu by diagnózu a hodnotenie EKG mal vykonávať iba lekár.
Viac informácií o tejto téme nájdete na tejto stránke: Zmeny EKG v pľúcnej embólii
CT pre pľúcnu embóliu
Dnes je to počítačová tomografia alebo skrátene CT najdôležitejšie vyšetrovanieak existuje podozrenie na pľúcnu embóliu. Znázornením ciev pľúc a, ak sú prítomné, zrazeniny umiestnenej v nich ako súčasti tzv CT angiografia sa dá veľmi dobre posúdiť, či je alebo nie je prítomná pľúcna embólia. Ak lekári pri tomto vyšetrení nevideli žiadne zrazeniny v pľúcnych cievach, je možné s veľkou istotou povedať, že príznaky nie sú spôsobené pľúcnou embóliou.
Je dôležité, aby pri CT angiografii Kontrastné médiá musí byť vstreknutý do žily, pretože to je jediný spôsob, ako ukázať cievny systém. Kontrastná látka je zvyčajne obsahujúce jód a môže jeden Alergická reakcia ako aj spustiť hyperaktívnu štítnu žľazu. Preto musí byť pred vyšetrením známe, či existuje známa alergia na kontrastné látky alebo nadmerne štítna žľaza.
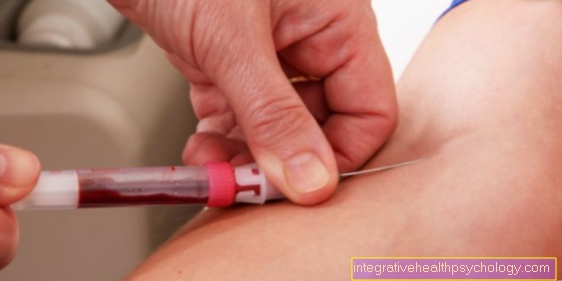
Diméry D
D-diméry sú proteíny, ktoré sa uvoľňujú do krvi po rozpustení zrazenej krvi. Jednoduchá rana, na ktorej sa potom krv zráža a po chvíli sa rozpadá, môže preto spôsobiť mierne zvýšené D-diméry. Tromby (krvné zrazeniny), ktoré ležia v krvných cievach, sa však tiež časom rozkladajú a môžu uvoľňovať D-diméry. Preto sú tieto proteíny dôležitou krvnou hodnotou pre vylúčenie pľúcnej embólie. Pretože príčiny zvýšených D-dimérov sú rôzne, vysoká hodnota D-dimérov nemusí nevyhnutne znamenať prítomnosť pľúcnej embólie. Naopak, ak je hodnota záporná (žiadny dôkaz D-dimérov), je možné vylúčiť pľúcnu embóliu.
Prečítajte si viac o téme nižšie: D-diméry
Čo je skóre pľúcnej embólie?
So skóre pľúcnej embólie sú pacienti rozdelení do rizikových skupín na základe rôznych parametrov. Body sa dajú vypočítať z nasledujúcich faktorov: Pre vek je počet rokov života ako bod.Body pre mužské pohlavie (10 bodov), rakovinu (30 bodov), zlyhanie srdca = srdcová nedostatočnosť (10 bodov), pulz nad 110 úderov za minútu (20 bodov), systolický krvný tlak = prvá hodnota krvného tlaku pod 100 mmHg (30 bodov), rýchlosť dýchania nad Pridá sa 30 minút za minútu (20 bodov), telesná teplota nižšia ako 36 ° C (20 bodov), znížený stav vedomia (60 bodov) a saturácia kyslíkom pod 90% (20 bodov).
Pre tých, ktorí majú menej ako 85 bodov, je riziko úmrtia nízke. Nad tým existuje zvýšené riziko.
Klasifikácia pľúcnej embólie

Predstavenie Pľúcna embólia.
Existujú štyri stupne závažnosti.
- Fáza I: ľahká
Klinika: iba krátkodobé alebo žiadne príznaky.
Zlyhanie obehu: <25% - Etapa II: mierna
Klinika: mierna dýchavičnosť a zrýchlený pulz.
Zlyhanie obehu: 25% - 50% - Etapa III: masívne
Klinika: ťažká dýchavičnosť, kolaps.
Zlyhanie obehu:> 50% - Stupeň IV: ťažký
Klinika: ako štádium III plus šok
Zlyhanie obehu:> 50%
Bilaterálna pľúcna embólia
Príznaky bilaterálnej pľúcnej embólie sú v podstate rovnaké ako pri jednostrannej pľúcnej embólii. Avšak, pretože sú postihnuté obe pľúca, môžete oveľa ťažšie, Závažnosť tiež závisí od veľkosti postihnutých ciev príslušných pľúc.
Iba na klinike môžu zobrazovacie vyšetrenia ukázať, ktoré cievy sú zablokované zrazeninou a či sú ovplyvnené iba jedna alebo obe pľúca. Nasledujúca terapia potom závisí hlavne od závažnosti pľúcnej embólie a stavu pacienta.
Liečba pľúcnej embólie
Terapia závisí v podstate od štádia.
Terapeutické podávanie heparínu je potrebné v každom štádiu. heparín sa podáva prostredníctvom takzvaného perfuzora v konštantnej dávke cez žilový prístup.
Z Etapa II až IV môže sa uskutočniť tzv. trombolytická terapia (berúc do úvahy kontraindikácie, napríklad nie po nedávnych operáciách).
Trombolytiká aktívne rozpúšťajú trombózu alebo pľúcnu embóliu. Buď pre to liečenie Postup je nasledujúci:
- streptokináza
- urokináza
- rt-PA (aktivátor tkanivového plazminogénu)
vzhľadom k tomu.
Hlavným rizikom tejto terapie je, že pacient má počas liečby výraznú tendenciu ku krvácaniu.
Z Stupeň III až IV môže sa uskutočniť takzvaná fragmentácia katétra. Táto metóda je dostupná iba vo vybraných centrách. Cieva sa zavedie cez katéter (tepna) priamo postúpili k pľúcnej embólii a potom sa mechanicky rozdrvili.
Od štádia IV a pri absolútnom ohrození života môže byť pľúcna embólia chirurgicky odstránená.
Po pľúcnej embólii zvyčajne nasleduje trvalá koagulačná terapia Marcumar ďalej. Marcumar inhibuje koagulačný systém, čo zvyšuje čas potrebný na zrážanie krvi. Znižuje sa tým riziko vzniku trombózy.
Čo je prvá pomoc pri pľúcnej embólii?
Ak sa vyskytnú akútne príznaky pľúcnej embólie, sú potrebné okamžité opatrenia prvej pomoci, aby sa zaistilo, že dotknutá osoba má šancu na prežitie. Ľudia, ktorí sú pri vedomí, sú často veľmi nepokojní, preto by sa mali najprv ubezpečiť.
Z dôvodu náhleho nedostatku kyslíka a dopadu na srdce by sa mal človek pohybovať a cvičiť čo najmenej. Zvyčajne pomáha ľahnúť postihnutej osobe. Horná časť tela by však mala byť trochu zdvihnutá. Je dôležité, aby sa s dotyčnou osobou hovorilo, aby bolo možné nájsť pohodlnú polohu.
Ak je osoba v bezvedomí, je potrebné pravidelne kontrolovať dýchanie a pulz. V prípade zástavy srdca sa musí okamžite začať resuscitácia (resuscitácia). Pozostáva zo striedania 30 stlačení hrudníka a 2 dary.
Je dôležité nezabudnúť zavolať pohotovostného lekára (112) vzrušením. Pohotovostný lekár môže použiť heparín (riedidlo na krv) na liečbu zrazeniny, ktorá ho spôsobila. Okrem toho sa zvyčajne vyžaduje kyslík a lieky proti bolesti. Ďalšia liečba sa zvyčajne musí uskutočňovať v nemocnici.
Lýza pri pľúcnej embólii
Lýza (presnejšie „fibrinolýza"Alebo"trombolýza“) Pri pľúcnej embólii sa zvyčajne vykonáva u pacientov, ktorí sú v nestabilnom obehovom stave. To je možné vidieť napríklad z krvného tlaku, srdcového rytmu a množstva kyslíka v krvi. Jeho cieľom je aktívne rozpustiť zrazeninu a tým čo najrýchlejšie otvoriť uzavretú nádobu. Za týmto účelom je možné do žily pacienta vstreknúť rôzne liečivá.
Lýza to vždy skrýva Riziko vážneho krvácania, Nemalo by sa to napríklad robiť, ak ste v poslednom čase podstúpili veľký chirurgický zákrok alebo ak máte cerebrálne krvácanie.
pokyny
Pokyny na rok 2010 držte sa tohto práva na začiatku podozrenia Skóre jamiek by malo byť určené na posúdenie úrovne rizika pľúcnej embólie.
Pokles krvných hodnôt a stanovenie životne dôležitých parametrov, ako sú krvný tlak, pulz a teplota, sú vždy súčasťou základnej diagnostiky.
Potom sa urobí záznam Špirálové CT vyrobené. V ďalšom kroku sa môže vykonať ventilácia a perfúzna scintigrafia, aby sa potvrdilo alebo vylúčilo možné podozrenie. Podľa usmernení je možné vykonať aj MR angiografiu, hoci informačná hodnota toho nebola úplne dokázaná. S echokardiografiou (Srdcový ultrazvuk), EKG a sonografia (ultrazvukové) hlbokých žíl dolných končatín, diagnóza môže byť dokončená.
V pokynoch sa odporúča antikoagulácia po pľúcnej embólii po dobu 3 až 6 mesiacov. V závislosti od príčiny embólie sa môže antikoagulácia vykonávať aj na neurčitý čas.
Trvanie antikoagulácie (pri užívaní Marcumaru)
Ak je diagnostikovaná pľúcna embólia, Marcumar sa zvyčajne používa v Nemecku na riedenie krvi, známe tiež ako antikoagulácia. Ako dlho je potrebná antikoagulácia, závisí od príčiny pľúcnej embólie.
Ak je možné jasne určiť príčinu, ktorá bola iba dočasná - napríklad dlhá cesta, nehybnosť po operácii alebo dočasná vážna choroba - Marcumar sa zvyčajne prerušená po 3 mesiacoch stať sa.
Ak sa pľúcna embólia vyskytuje u známej rakoviny, mala by celoživotné alebo aspoň do vyliečenia Marcumaru.
Ak nie je možné určiť príčinu, čo robiť ďalej závisí od toho, či a Trombóza žíl dolných končatín existovala v čase pľúcnej embólie. V prípade trombózy žíl dolných končatín v bedre alebo stehne v blízkosti trupu celoživotné mala by sa vykonať antikoagulácia. V prípade trombóz žíl dolných končatín v dolných končatinách ďaleko od kmeňa sa môže použiť antikoagulácia 3 mesiace byť ukončený.
Ak sa pľúcna embólia alebo trombóza žíl dolných končatín objaví opakovane bez určenia príčiny, odporúča sa tiež užívať Marcumar na celý život. Konečné rozhodnutie o trvaní antikoagulácie zahŕňa aj také faktory, ako sú predchádzajúce choroby a riziko krvácania - preto je trvanie antikoagulácie v konečnom dôsledku individuálnym rozhodnutím ošetrujúceho lekára.
komplikácie
Komplikácie pľúcnej embólie môžu zahŕňať:
- Pravé srdcové zlyhanie (pravé srdcové zlyhanie)
- Ak je pravé srdce preťažené, môžu sa vyvinúť život ohrozujúce srdcové arytmie, najmä pri závažných pľúcnych embóliach.
- opakujúce sa malé pľúcne embólie vedú k plazivému zlyhaniu pravého srdca (pravé srdcové zlyhanie) s rovnako nepriaznivou prognózou
- Viac informácií o tejto téme nájdete v časti: Srdcové zlyhanie
- Zápal prsníkov (pohrudnice) v dôsledku zlého prekrvenia
- Zomretie (nekróza) časti pľúc, ktorá nie je zásobená krvou (infarkt pľúc) - výsledkom môže byť krvavý kašeľ
- Zápal pľúc (zápal pľúc)
Pľúcna embólia s pneumóniou
Jednou z možných komplikácií pľúcnej embólie je pľúcna infekcia, Často sa vyvíja v oblastiach pľúc, ktoré aspoň čiastočne zomreli v dôsledku vaskulárnej oklúzie - tzv Pľúcny infarkt.
Pľúcny infarkt a zápal pľúc nie sú pri pľúcnej embólii časté. Niektoré z nich je ťažké odhaliť, pretože sa môžu veľmi podobať pľúcnej embólii. Medzi príznaky, že okrem embólie existuje aj pneumónia, patrí napríklad žltá, hnisavá spúta, dlhotrvajúca horúčka a výrazne zvýšené hladiny zápalu v krvi. Pneumónia spravidla výrazne zhoršuje stav pacienta, oneskoruje uzdravenie alebo dokonca vedie k smrti.
Prečítajte si o tom viac na: Známky zápalu pľúc
profylaxia
Pretože pľúcna embólia je takmer vždy výsledkom trombózy, všetky profylaktické opatrenia týkajúce sa trombózy sa vzťahujú aj na pľúcnu embóliu:
- Noste kompresné pančuchy pred operáciou alebo po pôrode
- Použitie antikoagulancií (napr. Heparínu) počas chirurgického zákroku alebo perorálnych antikoagulancií (napr. Marcumar) po trombóze
- Vyhýbanie sa vyššie uvedeným rizikovým faktorom
- V prípade opakujúcich sa pľúcnych embólií sa vkladá tzv. Kava obrazovka - do najväčšej žily (vena cava) vedúcej do srdca sa implantuje sito. Toto sito alebo sito zachytáva plávajúce trombózy z trombózy žíl dolných končatín a trombózy panvových žíl tak, že sa nemôžu dostať do pľúc.
- Pravidelné a dostatočné cvičenie na zabezpečenie dobrého prísunu krvi do žíl nôh, vyhýbajte sa dlhému sedeniu s ohnutými kolenami
- Vypite dostatočné množstvo pitia, aby nedošlo k zahusťovaniu krvi
Prevencia pľúcnej embólie
Pľúcna embólia môže postihnúť kohokoľvek, aj keď existujú určité skupiny pacientov, u ktorých existuje zvýšené riziko vzniku embólie.
Tieto rizikové skupiny však môžu znížiť riziko prijatím profylaktických opatrení. Ak existujú choroby, ktoré zvyšujú riziko trombózy (ako je rakovina, hormonálne poruchy, mutácie okolo koagulačného systému a ďalšie) môžu byť indikované trvalé lieky s antikoagulanciami.
Existujú rôzne skupiny liekov, v ktorých sa tu často používajú kumaríny. V Nemecku je kumarín Marcumar® najbežnejšie predpisovaným liekom. Pretože je to ústne (ústami) môžu byť požité a nemusia byť podávané injekčne, je veľmi vhodný pre dlhodobé alebo trvalé lieky. Pri užívaní lieku Marcumar® je veľmi dôležité, aby ste vždy sledovali hodnotu INR.
Prečítajte si viac o téme tu: INR
Je veľmi dôležité nosiť kompresívne pančuchy, pretože to zabraňuje hromadeniu krvi v nohách a spôsobeniu trombov.
Najmä ak existujú rizikové faktory, ktoré sa nedajú odstrániť, napr mutácii faktoru V Leiden, za každú cenu sa treba vyhnúť zbytočným rizikovým faktorom ako je fajčenie.
Pred dlhými cestami by sa mal lekár poradiť s jednorazovou antikoagulanciou (antikoagulačný) s heparínom - najmä ak má pacient jeden alebo viac rizikových faktorov.
Ďalšími veľmi jednoduchými profylaktickými opatreniami je vyhnúť sa dostatočnému pohybu a dlhému sedeniu. Malo by sa tiež zabezpečiť, aby sa vypilo dostatočné množstvo tekutín.
Prečítajte si tiež našu tému: Prevencia pľúcnej embólie
Kedy môžem znova lietať po pľúcnej embólii?
Neexistuje jasný konsenzus o tom, ako dlho neletí po pľúcnej embólii. Väčšinou sa odporúča asi 6 mesiacov čakať pred ďalším letom po pľúcnej embólii. Riziko pľúcnej embólie však opäť závisí od mnohých faktorov. Preto by a Konzultoval s lekárom kto môže posúdiť riziko trombózy na základe typu pľúcnej embólie, aktuálneho stavu pacienta, predchádzajúcich chorôb a trvania letu a podľa toho poradiť.
V zásade by sa však malo vynaložiť úsilie na to, aby riziko novej pľúcnej embólie bolo čo najmenšie, pretože pravdepodobnosť vážneho následného poškodenia je vysoká. Na dlhé obdobia po pľúcnej embólii by sa preto malo dbať na to, aby sa v blízkej blízkosti zvolili ciele cesty alebo aby sa prijali preventívne opatrenia na zníženie rizika trombózy počas letu. Tieto zahŕňajú napríklad kompresné pančuchy a injekciu heparínu.
predpoveď
Prognóza pľúcnej embólie závisí v zásade od rozsahu embólie a trvania jeho existencie a od opakujúcich sa embolických udalostí.
Pravidelnou liečbou je možné výrazne znížiť pravdepodobnosť novej pľúcnej embólie. Cieľom je zabrániť vzniku trombózy.
Bez ďalšej terapie existuje veľké nebezpečenstvo, že sa udalosť zopakuje (pravdepodobnosť 30% !!!).
Mohlo by vás zaujímať aj: Aké sú šance na prežitie s pľúcnou embóliou?
Dĺžka pobytu v nemocnici
Dĺžka pobytu v nemocnici veľmi závisí od stavu pacienta. Ak je pľúcna embólia malá a rýchlo sa lieči, pacienti zvyčajne môžu po niekoľkých dňoch Zostaňte na bežnom oddelení a prepúšťajte domov.
Pacienti, ktorí sú vystavení život ohrozujúcemu stavu závažnou pľúcnou embóliou, niekedy musia niekoľko týždňov tráviť v intenzívnej starostlivosti, kým nie sú mimo nebezpečenstva.
Napriek významnému zlepšeniu ich stavu sú pacienti často pár dní na sledovanie nechaj na stanici. Dôvodom je to, že komplikácie, ako napríklad obnovená pľúcna embólia alebo pneumónia, sa vyskytujú najmä v prvých dňoch po pľúcnej embólii.
Trvanie vymáhania
Čas potrebný na zotavenie sa z pľúcnej embólie sa medzi pacientmi veľmi líši. Po malých pľúcnych embóliach a terapii, ktorá sa začala rýchlo, sa postihnuté osoby po niekoľkých dňoch často cítia dobre, zatiaľ čo veľké pľúcne embólie s neskoršou liečbou môžu spôsobiť symptómy, ako sú slabosť, rýchla únava a dýchavičnosť, dokonca aj týždne po hospitalizácii alebo dokonca trvalé symptómy.
Mladí pacienti sa zvyčajne zotavujú rýchlejšie ako starší pacienti. Existujúce stavy srdca alebo pľúc môžu oddialiť uzdravenie. Ak sa vyskytnú komplikácie, ako je zápal pľúc alebo trvalé poškodenie srdca, zotavenie môže tiež trvať podstatne dlhšie.
Dĺžka pracovnej neschopnosti
Ako dlho trvá práceneschopnosť do značnej miery závisí od závažnosti príznakov, priebehu zotavenia a typu zamestnania. O trvaní zvyčajne rozhoduje rodinný lekár na základe pohody pacienta. V najlepšom prípade to už môže byť pár dní práca bude pokračovať. Najmä činnosti, ktoré nie sú fyzicky namáhavé, si nevyžadujú dlhšiu zdravotnú dovolenku, ak dotknutá osoba už nevykazuje žiadne príznaky.
Ťažká pľúcna embólia môže mať za následok práceneschopnosť Mesiace trvať po. Mnohí chorí ľudia vykazujú rýchlu únavu aj niekoľko týždňov po pobyte v nemocnici, v najhoršom prípade natrvalo, len po malej námahe. V prípade fyzicky náročných aktivít to môže znamenať týždne pracovnej neschopnosti. Niektorí pacienti sa dokonca stávajú neschopnými po ťažkej pľúcnej embólii, najmä ak sa vyskytnú komplikácie.
Aké sú šance na prežitie po pľúcnej embólii?
Šanca na prežitie po pľúcnej embólii silne závisí od toho, ktorá časť pľúcnej vaskulatúry je ovplyvnená a aké komplikácie sa vyskytujú. Pľúcna embólia je v zásade rozdelená do štyroch stupňov závažnosti.
V závažnosti I sú šance na prežitie najlepšie. Zvyčajne sú postihnuté iba malé vetvy a embólia neovplyvňuje funkciu srdca. Stupeň závažnosti II sa vyznačuje počiatočným zlyhaním pravého srdca. O niečo väčšie tepny sú zablokované, čo vytvára zvýšený tlak v cievach. Na druhej strane musí pravá komora pumpovať, čo je viditeľné pri zmenenej funkcii. Miera prežitia je tu viac ako 75%. Pri závažnosti III sú postihnuté osoby vystavené šoku, krvný tlak klesá a súčasne sa zvyšuje aj pulz. Pretože jedna z hlavných tepien v pľúcach je ovplyvnená embóliou, telo nemôže prijímať dostatok kyslíka. Menej ako 75% postihnutých prežíva túto pľúcnu embóliu. Najnebezpečnejšia úroveň závažnosti je štvrtá. Postihnutí ľudia musia byť resuscitovaní, pretože srdce prestáva biť kvôli nedostatku kyslíka.Menej ako polovica postihnutých prežila túto udalosť.
Môže byť pľúcna embólia fatálna a ako často sa to stáva?
Pľúcna embólia je mimoriadne vážny a vážny stav. V závislosti od závažnosti zomrie až 50% postihnutých. Miera úmrtnosti je obzvlášť vysoká, keď sú postihnuté veľké vetvy pľúcnej vaskulatúry. Ak sa embólia etablovala iba v menších vetvách, prežitie závisí od funkcie srdca. Ak srdce dokáže kompenzovať zmeny ciev, embólia končí smrteľne v menej ako 25% prípadov. Ak je tiež postihnuté srdce, je to 25 až 50%. Veľmi malé embólie môžu tiež spôsobiť chronický priebeh, ktorý sa zvyčajne nevníma celé roky. Časy prežitia sú tu podstatne dlhšie ako pri akútnej pľúcnej embólii.
Aké sú následky pľúcnej embólie?
Najnebezpečnejšie následky pľúcnej embólie sa vyskytujú, keď je postihnuté aj srdce. Veľký trombus (krvná zrazenina) často blokuje pľúcnu tepnu. To vedie nielen k tomu, že telo prijíma príliš málo kyslíka. Okrem toho je v pľúcnych cievach vyšší tlak, proti ktorému musí pumpovať najmä pravá polovica srdca.
Kombinácia zvýšeného pracovného zaťaženia a menšieho množstva kyslíka môže vážne poškodiť srdcové svaly a viesť k srdcovej nedostatočnosti, ktorá v najhoršom prípade môže byť smrteľná. Ďalšia komplikácia sa vyskytuje, keď pľúcne tkanivo nie je dostatočne dlhý čas zásobované krvou (a teda živinami). Toto nedostatočné zásobovanie sa tiež nazýva pľúcny infarkt. Postihnuté oblasti sa môžu zapáliť a spôsobiť takzvanú infarktovú pneumóniu (pneumónia spôsobená pľúcnym infarktom). Najmä ak pľúca a srdce sú už embóliou oslabené, ďalšia pneumónia môže mať fatálne následky.
Pľúcna embólia počas tehotenstva
Pľúcna embólia je jednou z najbežnejších príčin smrti počas tehotenstva.
Počas tehotenstva a po pôrode je u žien výrazne zvýšené riziko pľúcnej embólie. Dôvodom je to, že v procese tehotenstva prechádza ženské telo extrémnymi zmenami.
- Na jednej strane sa mení zloženie krvi, čo zvyšuje riziko tvorby trombu.
- Na druhej strane zväčšená maternica tlačí na cievy v dolnej časti brucha a panvy, čo mení alebo spomaľuje prietok krvi - je to tiež rizikový faktor pre trombózu.
- Ďalším dôvodom je to, že ženy sa počas tehotenstva jednoducho pohybujú a ľahšie ležia.
Na profylaxiu môže tehotná žena používať antikoagulanciá (Podávanie antikoagulancií) stať sa. Toto by malo pokračovať po určitú dobu po narodení (6 týždňov, ak došlo k embólii). Coumaríny (Marcumar®) by sa nemali používať na inhibíciu zrážania krvi počas tehotenstva, pretože môžu prechádzať cez placentárnu bariéru - to znamená, že sa dostanú cez maternicu do obehu nenarodeného dieťaťa, kde môžu spôsobiť poškodenie vývinu.
Po vypršaní embólie sa heparíny obvykle injikujú do žíl jeden týždeň. Potom môžete prejsť na heparíny s nízkou molekulovou hmotnosťou, ktoré majú výhodu v tom, že sa môžu injikovať subkutánne (do subkutánneho tkaniva, napríklad do brucha alebo zadku).
Avšak nie každá žena musí byť liečená heparínmi v zásade. Je dôležité ho používať u žien, ktorých rodiny sú oboznámené s trombózami, embóliami a genetickými chorobami, ktoré ich uprednostňujú. Je to tiež dôležité pre ženy, ktoré už mali embóliu. Mali by venovať osobitnú pozornosť možným príznakom pľúcnej embólie.
Prečítajte si viac na tému:
- Pľúcna embólia v tehotenstve
- Trombóza v tehotenstve